Ce document a été réalisé par ORPHANET en collaboration avec l'association Tanguy Moya-Moya et le CERVCO (D. Hervé, H. Chabriat).
Source: CADASIL, Encylopédie Orphanet Grand Public, avril 2008
http://www.orpha.net/data/patho/Pub/fr/MoyaMoya-FRfrPub2373.pdf
La maladie
Qu’est-ce que la maladie de Moya Moya ?
La maladie de Moya Moya (ou de Moyamoya) est une affection rare des vaisseaux qui amènent le sang au cerveau. Elle se caractérise par le rétrécissement progressif, voire l’obstruction, des artères situées à la base du crâne, ce qui entraîne un apport insuffsant de sang, et donc d’oxygène, au cerveau. Les signes qui en résultent sont généralement des paralysies d’un bras ou d’une jambe, des maux de tête, des troubles de la vision et du langage, des crises d’épilepsie… Ils peuvent être permanents ou passagers. La maladie de Moya Moya survient habituellement sans cause apparente. Lorsqu’elle apparaît associée à une autre affection qui entraîne un rétrécissement progressif des artères de la base du cerveau, on parle alors de « syndrome » de Moya Moya ou de Moya Moya secondaire.
Combien de personnes sont atteintes de cette maladie ?
La prévalence de la maladie de Moya Moya (nombre de personnes atteintes dans une population à un moment donné) varie en fonction des populations. En France, elle est estimée à 1 cas sur 300 000 habitants environ. Au Japon, où elle a été initialement décrite, la maladie serait 10 fois plus fréquente, avec 1 cas sur 30 000 personnes environ.
Qui peut en être atteint ? Est-elle présente partout en France et dans le monde ?
La maladie touche toutes les populations, mais elle est beaucoup plus fréquente au Japon et dans les populations d’origine asiatique.
La maladie de Moya Moya touche principalement les enfants, entre 5 et 15 ans, mais également les adultes, surtout entre 30 et 40 ans. Les flles semblent plus souvent atteintes que les garçons.
A quoi est due cette maladie ?
La cause exacte de la maladie de Moya Moya est inconnue. Elle peut être isolée (sans qu’il y ait d’autre maladie associée). On parle donc de maladie de Moya Moya. Dans un petit nombre de cas, elle est familiale, c’est-à-dire que plusieurs membres de la famille présentent la maladie. Des facteurs génétiques sont donc impliqués dans ces cas, sans qu’aucun gène n’ait pour l’instant pu être identifé. Les cas familiaux sont très rares (voir « Aspects génétiques »).
Au cours de la maladie, les grosses artères amenant le sang au cerveau (fgure 1) se rétrécissent progressivement (sténose), ce qui empêche le sang de passer normalement. Pour compenser ce ralentissement de la circulation sanguine, d’autres vaisseaux, plus fns, se développent peu à peu. C’est un peu comme si une autoroute était embouteillée et que l’on construisait des routes secondaires pour contourner le bouchon. Observé par artériographie (voir plus loin), le réseau de petits vaisseaux de secours nouvellement formés a un aspect nuageux ou en « volutes de fumée », ce qui se dit « moyamoya » en japonais.
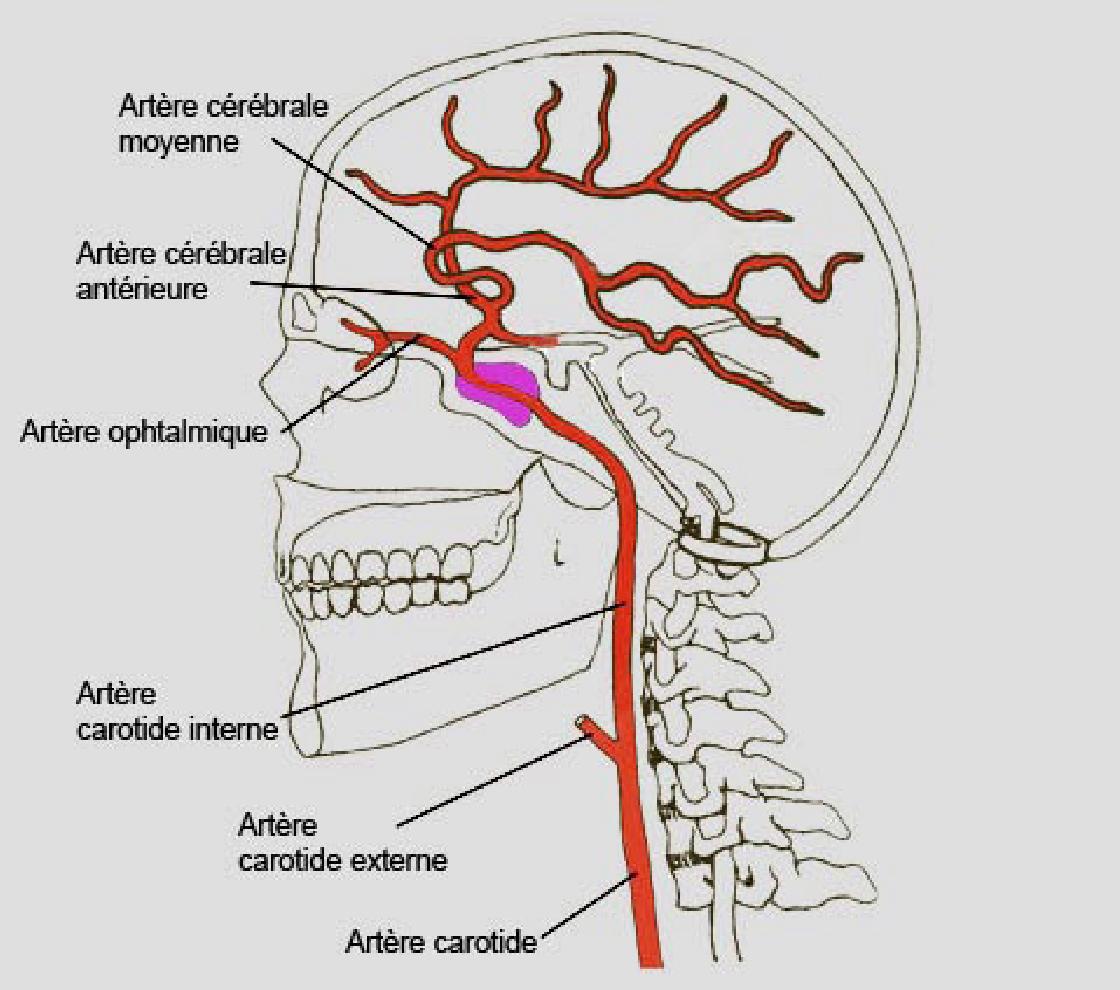
Figure 1: L’artère carotide interne est l’artère principale qui permet d’amener le sang au cerveau. C’est elle qui est généralement atteinte dans la maladie de Moya Moya. Elle se divise pour donner l’artère cérébrale antérieure et l’artère cérébrale moyenne, qui peuvent également se rétrécir. (http://radiologynotes.servehttp.com/vascular/vascular.htm)
Parfois, elle est la conséquence d’une autre maladie, comme par exemple la drépanocytose, la trisomie 21, ou encore d’une tumeur située à la base du crâne qui a été traitée par radiothérapie. On parle alors de syndrome de Moya Moya.
Est-elle contagieuse ?
Non, la maladie de Moya Moya n’est pas une maladie contagieuse.
Quelles en sont les manifestations ?
Les manifestations de la maladie sont très variables d’une personne à l’autre.
Chez les enfants comme chez les adultes, la maladie se manifeste principalement par des accidents vasculaires cérébraux (AVC), souvent appelés « attaques » en langage courant. Ils surviennent lorsqu’une zone du cerveau est soudainement privée d’irrigation (on les nomme alors AVC ischémique ou infarctus cérébral) ou lorsqu’un petit vaisseau sanguin éclate et qu’un peu de sang se répand dans le cerveau (on les nomme alors AVC hémorragique ou hémorragie cérébrale).
Les AVC peuvent entraîner différents symptômes qui apparaissent brutalement. Souvent, il s’agit d’une faiblesse ou d’une paralysie d’un membre ou d’un côté du corps (hémiplégie), ou d’une perte de la sensibilité d’une partie du corps (engourdissement, picotements anormaux). Concrètement, cela peut se traduire par le fait que la personne n’est plus capable de tenir sa fourchette, que l’une des jambes, voire les deux, se « dérobe(ent) », ou qu’elle est soudainement incapable de bouger l’un de ses bras, par exemple. Chez les enfants, ces troubles surviennent parfois en cas de contrariétés ou de pleurs.
Les AVC peuvent également provoquer des troubles de la parole ou de langage (diffcultés à parler ou régression du langage) ou de la vision, ainsi que des troubles de l’équilibre et de la coordination des mouvements (rendant la marche maladroite).
Ces troubles peuvent s’installer de façon durable ou être passagers (on parle alors d’accidents ischémiques transitoires).
Les enfants peuvent également souffrir d’importants maux de tête, de vertiges, et présenter un retard scolaire lié à des diffcultés d’apprentissage ou de mémorisation.
Enfn, certains malades ont également des crises d’épilepsie. Les manifestations des crises sont variables : mouvements ou convulsions (secousses musculaires, tremblements, raideurs), troubles de la sensibilité et des sens (fourmillements, engourdissements, hallucinations auditives, visuelles...), troubles psychiques (peur panique, troubles de la mémoire, confusion, perte de connaissance, absences) ou encore salivation excessive, perte d’urine… Les crises peuvent toucher tout le corps (crises généralisées) s’accompagnant le plus souvent d’une perte de connaissance, ou une partie limitée (un bras, par exemple) ou une moitié du corps (crises partielles).
Dans certains cas, les AVC à répétition fnissent par endommager les fonctions intellectuelles et certains enfants deviennent plus « lents » ou commencent à présenter des diffcultés d’apprentissage. D’autres encore peuvent perdre en partie ce qu’ils avaient appris (comme le langage). De même, chez les adultes, les capacités intellectuelles peuvent régresser à cause de la maladie.
Les adultes ayant une maladie de Moya Moya présentent les mêmes symptômes que les enfants, mais les AVC sont, le plus souvent, dus à une hémorragie cérébrale. Cependant, il peut s’agir, comme chez les enfants, d’infarctus cérébral.
Comment expliquer les symptômes ?
Le plupart des symptômes s’expliquent par l’irrigation sanguine insuffsante au niveau du cerveau. Certaines zones cérébrales ne reçoivent pas assez d’oxygène pour fonctionner normalement. Les symptômes dépendent de la zone touchée : troubles de la vision, de la motricité, de la sensibilité… La répétition des épisodes de « privation » d’oxygène peut endommager défnitivement les zones touchées, ce qui explique que certaines séquelles soient permanentes.
Par ailleurs, chez les adultes surtout, si les petits vaisseaux sanguins complémentaires nouvellement formés permettent d’assurer un minimum d’irrigation sanguine, il sont plus fragiles que les vaisseaux normaux. Il existe donc un risque supplémentaire de saignement au niveau de ce réseau de vaisseaux, ce qui peut provoquer des hémorragies cérébrales. De plus, ces petits vaisseaux anormaux peuvent se boucher à leur tour.
Quelle est son évolution ?
Le rétrécissement des artères qui irriguent le cerveau est progressif : en l’absence de traitement, les symptômes s’aggravent et le risque d’AVC augmente.
Le risque principal de la maladie est donc l’apparition de problèmes neurologiques défni-tifs, et notamment l’apparition éventuelle d’un défcit intellectuel dû à un endommagement du cerveau. La perte de la parole ou les troubles du mouvement sont également fréquents mais la rééducation permet parfois de limiter les séquelles. Environ la moitié des malades présenteraient une détérioration intellectuelle.
Dans certains cas, la maladie de Moya Moya peut être fatale (environ 10 % des adultes et 4 % des enfants), généralement à cause d’une hémorragie cérébrale.
Le diagnostic
Comment fait-on le diagnostic de la maladie de Moya Moya ?
Lorsque les premiers symptômes surviennent, une imagerie par résonance magnétique (IRM) cérébrale est souvent réalisée en premier lieu. Cet examen indolore consiste à obtenir des images précises du cerveau, en plaçant le malade dans un appareil qui produit un champ magnétique. Il permet de mettre en évidence les lésions du cerveau (hémorragie ou infarctus).
Cependant, l’examen qui permet de confrmer le diagnostic de maladie de Moya Moya est l’angiographie cérébrale. C’est un examen radiologique, utilisant des rayons X, qui permet d’observer les vaisseaux sanguins aux rayons X, après injection dans le sang d’un produit dit « de contraste » qui permet de mieux visualiser les vaisseaux. Chez les personnes atteintes de la maladie de Moya Moya, les images des vaisseaux du cerveau sont très révélatrices : elles mettent en évidence la présence d’un réseau anormal de vaisseaux en « volutes de fumée » (figure 2).
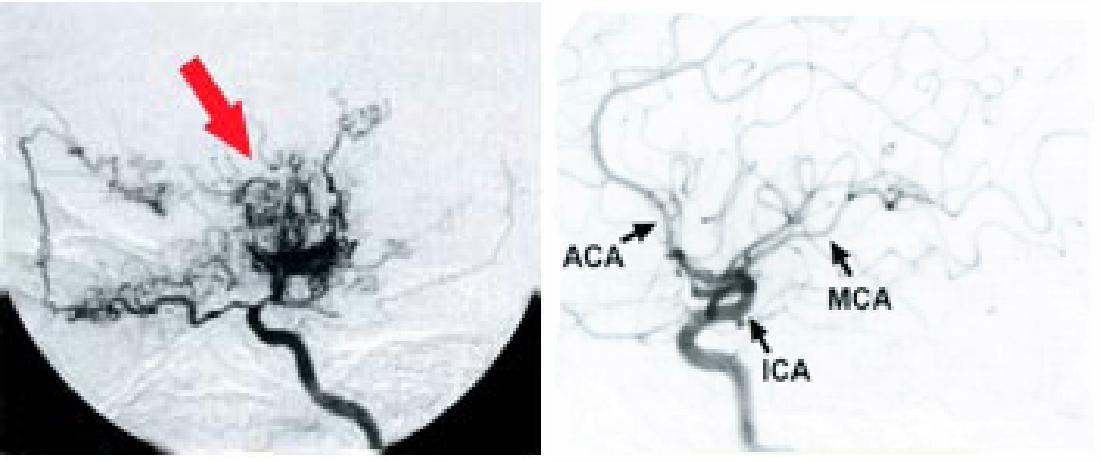
Figure 2: A gauche, angiographie d'une personne atteinte de la maladie de Moya Moya. De petits vaisseaux en "volute de fumée" apparaissent pour pallier le rétrécissement de l'artère carotide interne ou de ses branches (artères cérébrales antérieure ou moyenne). A droite, angiographie montrant des artères normales.
MCA: artère cérébrale moyenne
ACA: artère cérébrale antérieure
ICA: artère carotide interne
Cet examen permet, par ailleurs, d’évaluer la sévérité du rétrécissement des artères.
En quoi consistent les examens complémentaires ? A quoi vont-ils servir ?
La découverte d’une maladie de Moya Moya nécessite la recherche d’une éventuelle cause pour déterminer s’il existe une maladie qui pourrait l’expliquer, ou s’il s’agit d’une forme sans cause apparente (c’est-à-dire idiopathique).
L’IRM du cerveau permet déjà d’éliminer certaines causes comme des malformations des vaisseaux du cerveau présentes à la naissance, ou la présence d’une tumeur.
Cependant, d’autres examens sont généralement réalisés. Les analyses de sang permettent notamment de rechercher une maladie du sang (comme un défcit en protéine C qui favorise la formation de caillots sanguins (sortes de bouchons constitués de petits éléments du sang, les plaquettes), ou une drépanocytose, maladie caractérisée par des globules rouges anormaux qui peuvent obstruer les vaisseaux). Elles permettent également, avec des analyses d’urine, de détecter les maladies « métaboliques » (comme l’homocystinurie, parfois responsable d’AVC).
Le syndrome de Moya Moya peut être associé à d’autres maladies, comme la neurofbroma-tose de type 1 (ou maladie de Recklinghausen), une maladie génétique qui se caractérise par des taches couleur café au lait , des « taches de rousseur » au niveau des aisselles et de l’aine, des petites excroissances cutanées ou des boules sous la peau (neurofbromes)… Le diagnostic de neurofbromatose, s’il n’est pas déjà connu, est basé sur des examens ophtalmologiques et dermatologiques.
Peut-on confondre cette maladie avec d’autres ? Lesquelles ? Comment faire la différence ?
Les AVC sont relativement fréquents dans la population générale, surtout chez les personnes âgées, chez les fumeurs ou chez les personnes ayant une hypertension artérielle, un diabète ou un taux de cholestérol élevé. Chez les adultes, la maladie de Moya Moya n’est donc pas forcément évoquée lors des premiers symptômes d’AVC. Cependant, l’angiographie cérébrale permet d’orienter le médecin vers une maladie de Moya Moya.
Chez les enfants, en revanche, les AVC sont extrêmement rares. Ils peuvent être dus à plusieurs maladies qui vont être systématiquement recherchées, comme expliqué ci-dessus.
Les aspects génétiques
Quels sont les risques de transmission aux enfants ? Quels sont les risques pour les autres membres de la famille ?
Dans la très grande majorité des cas, la maladie de Moya Moya est sporadique, c’est-à-dire qu’il n’existe qu’un seul cas dans une famille.
Très rarement, la maladie est familiale (au moins deux cas survenant dans la même famille). Les formes familiales sont toutefois exceptionnelles en Europe (environ 2 %). Au Japon, où la maladie est plus fréquente, environ 10 % des cas de Moya Moya sont familiaux. Dans ces familles, le mode de transmission d’une génération à l’autre n’est pas clairement déterminé. Les chercheurs pensent que le risque que les personnes apparentées développent la maladie est un peu augmenté, sans qu’on puisse l’évaluer de façon exacte.
En revanche, lorsque le syndrome de Moya Moya est la conséquence d’une maladie génétique héréditaire (par exemple la neurofbromatose), il existe un risque pour les frères et sœurs d’être également atteint de cette maladie génétique (sans qu’on puisse prévoir s’ils développeront également un syndrome de Moya Moya).
Peut-on dépister cette maladie chez les personnes à risque avant qu’elle ne se déclare ?
Exceptionnellement, il peut arriver qu’au cours d’une IRM cérébrale effectuée pour un tout autre motif (traumatisme par exemple), les médecins découvrent le rétrécissement des artères cérébrales sans qu’aucun symptôme ne soit encore présent.
Peut-on faire un diagnostic prénatal ?
Non, le diagnostic prénatal n’est pas réalisable.
Le traitement, la prise en charge, la prévention
Existe-t-il un traitement pour cette pathologie ? Quels bénéfices attendre du traitement ?
Il n’y a pas de traitement qui permette d’empêcher le rétrécissement des artères du cerveau, mais il existe des moyens de limiter les symptômes.
Chirurgie
Le plus souvent, une opération chirurgicale peut être envisagée, en particulier dans les formes précoces de la maladie. Le choix d’une telle intervention peut être diffcile et se fait après concertation entre la famille et les équipes médicales, en fonction de l’âge du malade, de son état et de ses symptômes. Tous les malades ne sont toutefois pas de bons « candidats » à la chirurgie, qui peut s’avérer parfois plus dangereuse que bénéfque.
L’objectif de l’opération est d’apporter du sang aux zones du cerveau souffrant du manque d’oxygène. Cela se fait en « détournant » des vaisseaux qui irriguent d’autres régions (comme le cuir chevelu, les muscles des tempes…) et en les amenant vers le cerveau. Ces vaisseaux dérivés vont alors se développer et assurer une irrigation « palliative », en contournant les artères cérébrales devenues trop étroites (on parle de revascularisation). Plusieurs techniques de chirurgie sont employées pour dériver les vaisseaux.
- La multicrâniostomie consiste à faire plusieurs petits trous dans les os du crâne de façon à y faire passer des vaisseaux du cuir chevelu pour que ceux-ci se développent vers les zones mal irriguées du cerveau.
- L’anastomose temporo-sylvienne consiste à raccorder l’artère temporale (qui passe au niveau de la tempe à l’extérieur du crâne) à l’artère cérébrale moyenne dans le cerveau.
- Par ailleurs, certains chirurgiens pratiquent également une anastomose ou un pontage de l’artère carotide obstruée, c’est-à-dire qu’ils posent un petit conduit (bout de vaisseau ou tube en plastique) qui contourne la zone rétrécie de l’artère carotide interne, faisant emprunter une déviation au sang. Cette opération est la plus délicate et est donc moins pratiquée.
La différence d’efficacité entre ces techniques chirurgicales n’est pas bien déterminée et les chirurgiens choisissent généralement la solution la moins agressive et la plus facilement réalisable, notamment chez les jeunes enfants. En cas d’échec, une autre approche chirurgicale peut être envisagée. Chaque opération est discutée au cas par cas.
Médicaments
Comme certains vaisseaux du cerveau sont plus étroits du fait de la maladie, il y a plus de risque que des caillots sanguins se forment et contribuent à obstruer ces vaisseaux. Des médicaments qui empêchent l’agrégation des plaquettes et donc la formation de caillots (anti-agrégants plaquettaires), comme l’aspirine, sont parfois donnés aux malades à titre préventif mais leur effcacité n’est pas clairement prouvée. De plus, ces médicaments peuvent augmenter le risque de saignement dans le cerveau.
Dans certains cas, des médicaments vasodilatateurs (inhibiteurs des canaux calciques) peuvent être prescrits. Ils entraînent une dilatation (élargissement) des vaisseaux sanguins ce qui permet au sang d’y circuler plus facilement. Ils permettent parfois de soulager les maux de tête.
En cas de crises d’épilepsie, des médicaments antiépileptiques peuvent être prescrits.
Rééducation
Après un AVC, une rééducation doit être organisée par une équipe pluridisciplinaire pour essayer de récupérer le plus de facultés possibles, au niveau du langage, des mouvements mais aussi des capacités intellectuelles. Les enfants, tout comme les adultes, ont des capacités de récupération souvent impressionnantes qui doivent absolument être exploitées au mieux grâce à des exercices adaptés.
Ainsi, la kinésithérapie est indispensable pour prendre en charge les éventuels troubles moteurs (marche, équilibre, coordination des mouvements…). En cas de troubles de la parole, une rééducation orthophonique est conseillée. Les séances de kinésithérapie et d’orthophonie sont remboursées par la Sécurité Sociale.
En cas de séquelles importantes, des séances de psychomotricité peuvent aider le malade à vivre avec son handicap et à accepter l’image de son corps, lui permettant de s’adapter à son environnement.
En ce qui concerne la prise en charge des troubles intellectuels, elle peut passer par la participation à des séances collectives (avec d’autres malades par exemple), permettant de stimuler le malade, d’éviter son isolement et de limiter le sentiment d’être une charge pour l’entourage.
En cas de perte d’autonomie (ralentissement intellectuel, troubles du comportement, dif-fcultés motrices importantes), le malade peut avoir besoin d’une aide spécialisée à domicile, voire d’être hospitalisé en maison médicale spécialisée, afn de l’assister dans la vie quotidienne (hygiène, alimentation).
Quels sont les bénéfices et les risques du traitement ?
De manière générale, les enfants répondent mieux à la chirurgie que les adultes.
Le pronostic des personnes opérées est plutôt bon, même si certaines améliorations ne sont visibles que 6 à 12 mois après l’intervention. Plusieurs interventions sont parfois nécessaires.
Il s’agit cependant d’opérations lourdes et le risque lié à l’anesthésie est plus important chez les malades en raison d’une mauvaise vascularisation du cerveau et de la fragilité des vaisseaux (risque important d’hémorragie). Il est important d’en discuter avec l’anesthé-siste avant l’opération pour évaluer les risques encourus.
Par ailleurs, lorsque le malade a été victime d’un AVC grave et prolongé, les parties endommagées du cerveau le sont malheureusement de façon défnitive. Même si le malade peut « récupérer » certaines facultés, il se peut qu’il présente des séquelles permanentes sur lesquelles l’opération chirurgicale n’aura aucun effet.
Un soutien psychologique est-il souhaitable ?
A différents moments, la famille et le malade peuvent ressentir le besoin de trouver un soutien psychologique.
L’annonce du diagnostic est un moment diffcile, car il s’agit d’une maladie qui touche le cerveau et qui est potentiellement handicapante, aussi bien sur le plan physique que mental. De plus, l’évolution de la maladie est imprévisible et la peur d’un AVC important (qui peut causer des dommages irréversibles graves, comme une paralysie, des troubles de la vision…) contribue à plonger certains malades ou leurs parents dans une anxiété diffcile à supporter. Pour cette raison, le soutien d’un psychologue peut être d’une grande aide.
Quand la maladie survient chez un enfant, il est particulièrement diffcile pour les parents d’apprendre à le soigner sans le surprotéger, à maintenir la communication au sein du couple et de la famille et à gérer le sentiment de jalousie, ou même de culpabilité, que peuvent ressentir les frères et sœurs de l’enfant malade. De plus, la prise de décision concernant une éventuelle opération peut être diffcile et les parents doivent être encadrés et soutenus.
Diverses méthodes de relaxation peuvent également être utiles pour apprendre à gérer l’angoisse et réussir à faire face à la maladie.
Que peut-on faire soi-même pour se soigner ?
Il n’y a pas de recommandation particulière, mais il est toutefois préférable d’avoir une bonne hygiène de vie et, pour les adultes, de ne pas fumer (car cela augmente le risque d’AVC).
De même, la pilule contraceptive ou le traitement hormonal donné lors de la ménopause peuvent augmenter le risque de maladies cardio-vasculaires (s’ajoutant au risque lié à la maladie de Moya Moya). Généralement, pour éviter toute prise de risque inutile, le traitement hormonal n’est maintenu que s’il apporte un réel bénéfce sur les symptômes liés à la ménopause (traitement des bouffées de chaleur...), et ce sur une durée limitée.
Par ailleurs, une pilule ne comprenant que des progestatifs (sans œstrogènes) est généralement préférée à la pilule classique.
Comment se faire suivre ?
Le suivi des personnes atteintes de la maladie de Moya Moya est assuré dans des consultations de neurologie hospitalière spécialisées. La fréquence des visites et des examens est déterminée par l’équipe médicale.
Certains symptômes doivent néanmoins alerter le malade ou ses parents et le(s) pousser à consulter en urgence.
Ainsi, un AVC peut se traduire par des troubles soudains de la vision ou du langage, des diffcultés soudaines à bouger un membre (il devient par exemple diffcile d’écrire), des troubles de la coordination des mouvements… De même, en cas de violents maux de tête, il est conseillé de consulter rapidement son médecin.
Quelles sont les informations à connaître et à faire connaître en cas d’urgence ?
En cas d’urgence, il est important d’informerles médecins du diagnostic de Moya Moya. Les risques liés à l’anesthésie étant importants, il est nécessaire que le malade soit pris en charge par un anesthésiste expérimenté connaissant cette maladie et ses spécifcités.
Enfn, il est impératif de signaler au personnel soignant quels sont les traitements en cours et leur dose. Cette précaution permet d’éviter les associations de médicaments incompatibles et les éventuels surdosages.
Peut-on prévenir cette maladie ?
Non, à ce jour, il n’existe aucun moyen de prévenir la survenue de la maladie de Moya Moya.
Vivre avec
Quelles sont les conséquences de la maladie sur la vie familiale, professionnelle, sociale, scolaire, sportive ?
Etre atteint d’une maladie qui touche le cerveau, associée au risque de handicap physique et/ou intellectuel est extrêmement diffcile. Cependant, on ne peut pas savoir si les malades auront des séquelles défnitives ou non, et quelles fonctions seront touchées (vision, langage, marche…). Les conséquences de la maladie sont très variables d’une personne à l’autre.
Il est donc tout à fait possible de mener une vie normale en étant atteint de la maladie de Moya Moya.
Cependant, chez certaines personnes, les AVC peuvent laisser des séquelles handicapantes, peuvent compromettre l’autonomie du malade.
Ainsi, dans certains cas, pour les adultes, la cessation de l’activité professionnelle s’impose, ou du moins une réorientation ou une réorganisation du temps de travail. De plus, en cas d’AVC, une hospitalisation suivie d’une rééducation souvent longue sont indispensables pour permettre aux malades de se rétablir et de récupérer le plus de fonctions possible.
Pour beaucoup d’enfants, une scolarisation normale peut être assurée et aménagée grâce à un projet d’accueil individualisé (PAI) ou à un projet personnel de scolarisation (PPS). Il s’agit d’une convention associant la famille, l’école et le médecin scolaire, qui permet de répondre aux besoins de l’enfant et d’informer les enseignants sur la maladie.
Pour les enfants souffrant de défcits importants (troubles de la vision, du langage, diff-cultés scolaires importantes), une scolarité effectuée dans une classe d’intégration scolaire pour les élèves handicapés (CLIS), avec moins d’éléves et avec un enseignement aménagé, peut s’avérer nécessaire et être plus rassurante. Les CLIS permettent aussi de ménager du temps pour des séances indispensables d’orthophoniste, de psychomotricité ou de kinésithérapie.
Dans certains cas, l’éducation et les soins peuvent se faire à domicile, grâce au SESSAD (Service d’Education Spéciale et de Soins à Domicile).
Grossesse
Il est possible d’avoir des enfants en étant atteinte de la maladie de Moya Moya, en bénéfciant d’un suivi médical adapté. En effet, les anesthésies étant risquées, les précautions nécessaires doivent être prises. Il est donc important de discuter avec son médecin de tout désir de grossesse ou si une grossesse est en cours.
En savoir plus
Où en est la recherche ?
La recherche vise à mieux comprendre les mécanismes responsables du rétrécissement des artères cérébrales. Les rares cas familiaux sont étudiés pour essayer d’identifer un ou plusieurs gènes responsables de la maladie.
Sur le plan clinique, des essais thérapeutiques sont envisagés, notamment pour évaluer l’effcacité des médicaments « vasodilatateurs » ou « neuroprotecteurs ».
Comment entrer en relation avec d’autres malades atteints de la même maladie ?
En contactant les associations de malades consacrées à cette maladie. Vous trouverez leurs coordonnées en appelant Maladies Rares Info Services au 08 10 63 19 20 (Numéro azur, prix d’un appel local) ou en consultant Orphanet (www.orphanet.fr).
Les prestations sociales en France
Il est important de trouver les bons interlocuteurs pour se faire aider dans les démarches administratives. Des conseils précieux peuvent être fournis d’une part par les assistantes sociales à l’hôpital et par les associations de malades qui sont au courant de la législation et des droits. D’autre part, les Services Régionaux d’Aides et d’Informations (SRAI) aident et accompagnent les familles dans les démarches quotidiennes en les mettant en contact avec des techniciens d’insertion (kinésithérapeutes, ergothérapeutes, travailleurs sociaux, …).
En France, certains malades atteints de la maladie de Moya Moya peuvent être pris en charge à 100 % par la Sécurité Sociale en ce qui concerne le remboursement des frais médicaux (exonération du ticket modérateur). Les malades ont la possibilité d’obtenir une allocation d’adulte handicapé en déposant un dossier auprès de la Maison départementale des personnes handicapées (MDPH). Selon leur état, une prestation de compensation du handicap peut aussi être allouée aux malades. Enfn, une carte d’invalidité permet aux personnes handicapées majeures ou mineures, dont le taux d’incapacité dépasse 80 %, de bénéfcier de certains avantages fscaux ou de transports. La carte « station debout pénible » et le macaron, qui permet de se garer sur les places réservées aux personnes handicapées, peuvent être obtenues en fonction de l’état de la personne atteinte. L’orientation vers les établissements spécialisés est sous le contrôle de la Commission des droits et de l’autonomie des personnes handicapées (CDAPH), organisée au sein de la MDPH.